睡眠時無呼吸症候群(SAS)とは
睡眠中に呼吸が止まる(無呼吸)、あるいは呼吸が浅くなる(低呼吸)状態を繰り返す疾患です。その結果、血中酸素が低下し、脳や心臓に負担がかかります。睡眠が中断されるため、質の高い睡眠が得られず、日中に強い眠気・集中力低下・頭痛などを引き起こします。
日本国内には約200万人以上の患者がいると推定され、高血圧・糖尿病・心疾患・脳血管疾患など生活習慣病のリスクを高めるため、早期診断と治療が重要です。
合併症・健康リスク
睡眠時無呼吸症候群は、全身の臓器にさまざまな悪影響を及ぼします。特に以下の合併症がよく知られています。
- 心臓病:心不全や狭心症、心筋梗塞のリスクが約4倍に上昇します。
- 脳血管障害:脳梗塞・脳卒中の発症率が3倍以上に高まります。
- 糖尿病:無呼吸の重症度に比例して2型糖尿病を合併する率が増加します。
- 高血圧:SASは高血圧の原因・増悪因子として注目されており、両者は密接に関連します。
※合併症は互いに悪循環を形成しやすく、SASを治療することで生活習慣病や心血管イベントの予防にもつながります。
種類
SASは大きく2つのタイプに分けられます。
- 閉塞性睡眠時無呼吸症候群(OSAS):上気道の閉塞により発生。患者数の大多数を占めます。
- 中枢性睡眠時無呼吸症候群(CSAS):脳幹の呼吸中枢からの指令が途絶えるタイプ。心不全や脳疾患に伴うことがあります。
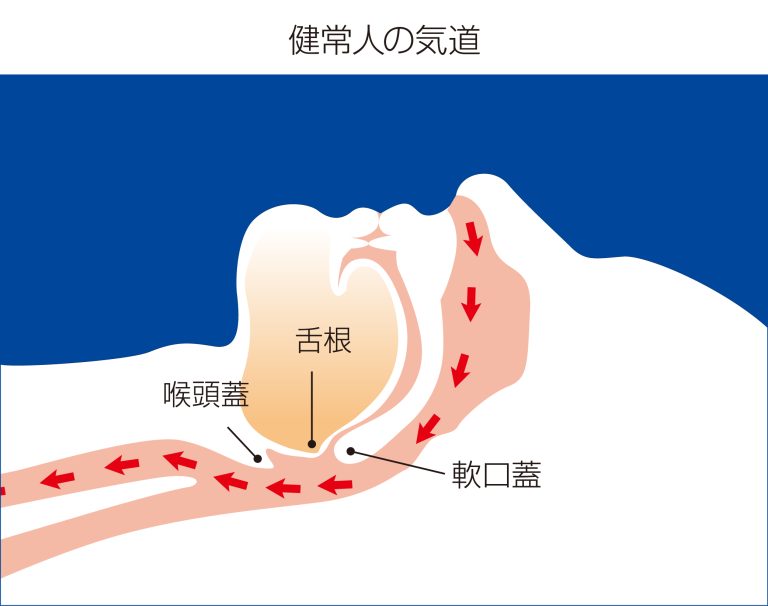
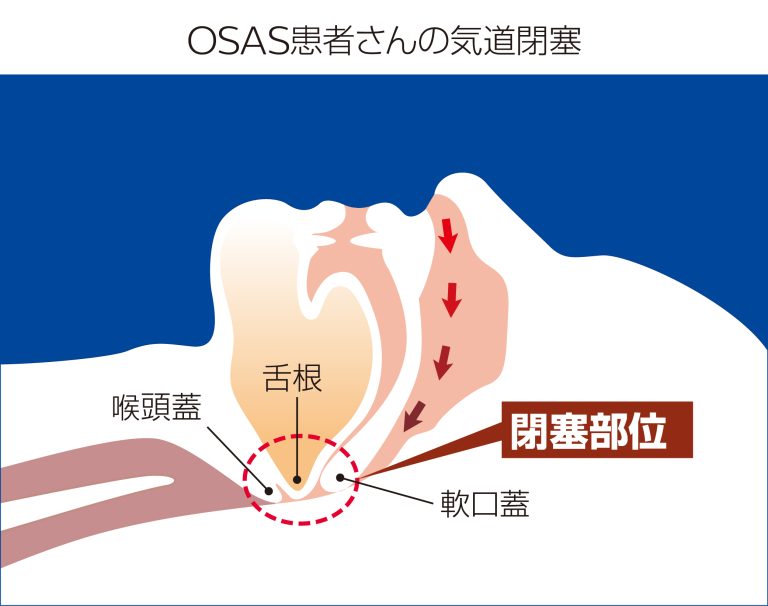
症状
典型的な症状
- 大きないびき
- 睡眠中の無呼吸・呼吸停止を家族に指摘される
- 起床時の頭痛・口の渇き
日中に現れる症状
- 強い眠気、集中力低下、居眠り
- 倦怠感・抑うつ傾向
- 夜間頻尿・胃腸症状
自覚が乏しいことも多く、周囲の人の指摘が受診のきっかけになることが少なくありません。
検査
エプワース眠気尺度(ESS)自己チェック
エプワース眠気尺度 (ESS: Epworth Sleepiness Scale)は、睡眠時無呼吸症候群の可能性を自分でチェックするための判断材料として有用です。以下にチェック表があるので、是非試してください。11点以上がSASの可能性、16点以上は重症とされます。11点以上あった方は当院までご相談ください。
- 眠ることはない(0点)
- たまに眠ってしまうことがある(1点)
- 頻繁に眠ってしまうことがある(2点)
- ほとんど眠ってしまう(3点)
結果
合計点:— / 21
全ての項目を選ぶと結果が表示されます。
簡易検査(在宅)
指先や胸にセンサーを装着して睡眠中の呼吸・酸素飽和度を測定します。当院ではウォッチパットを用いた在宅検査を導入しています。
| AHI(無呼吸低呼吸指数) | 重症度 |
|---|---|
| 0〜5 | 正常 |
| 5〜20 | 軽度 |
| 20〜30 | 中等度 |
| 30〜50 | 重度 |
| 50以上 | 最重症 |
保険適用の基準:簡易検査のみでAHI 40以上の場合は、CPAP療法が保険適用となります。
AHI 40未満の場合は、精密検査(終夜睡眠ポリグラフィ)で再評価し、AHI 20以上でCPAP療法が保険適用となります。
精密検査(終夜睡眠ポリグラフィ)
簡易検査で境界例の場合や詳細評価が必要な場合に行います。呼吸・酸素濃度に加え、脳波・心電図・眼球運動などを測定します。
保険適用の基準:精密検査でAHI 20以上が確認されると、CPAP療法が保険適用となります。
検査にかかる費用
当院での自己負担額の目安は以下の通りです(3割負担の場合)。
- 簡易検査(ウォッチパット・在宅):約2,000〜3,000円
- 精密検査(終夜睡眠ポリグラフィ・在宅スリーププロファイラー):約8,000〜10,000円
保険診療の範囲で行えます。費用には検査機器の貸出料・解析料・診察料が含まれます。
当院での流れ
1問診・評価(ESS含む)
 日中の眠気・いびき・無呼吸の有無、既往歴(高血圧・糖尿病・心疾患 等)、生活習慣を詳しく伺い、ESSで眠気の程度を確認します。
日中の眠気・いびき・無呼吸の有無、既往歴(高血圧・糖尿病・心疾患 等)、生活習慣を詳しく伺い、ESSで眠気の程度を確認します。
2簡易検査(在宅:ウォッチパット)
ご自宅で指・胸などにセンサーを装着して一晩測定します。機器は郵送で受け取り、使用後は同梱の手順で返送いただけます。
3結果説明・重症度判定(AHI)
医師がデータを解析し、AHI(1時間あたりの無呼吸・低呼吸回数)に基づき今後の方針を決定します。
- AHI 5未満:生活習慣の見直し中心
- AHI 5〜20未満:生活改善+必要時に精密検査を提案
- AHI 20〜40未満:精密検査をご提案
- AHI 40以上:簡易検査のみでCPAP保険適用(精密検査は不要)
4精密検査(当院では在宅:終夜睡眠ポリグラフィ)
在宅型の詳細検査機器(スリーププロファイラー等)で、睡眠段階や呼吸イベントを詳細評価します。当院では在宅型PSGをご案内します。
5治療開始・フォロー
結果に応じてCPAP導入、生活習慣改善指導を行い、定期的に効果判定(眠気・血圧・機器データ)を実施します。
治療
生活習慣改善
- 減量:肥満は最大のリスク因子
- 禁酒・節酒:アルコールは筋弛緩を起こし気道閉塞を助長
- 横向き睡眠の習慣化
CPAP療法(持続陽圧呼吸療法)
 CPAPは睡眠中にマスクを装着し、一定の圧で空気を鼻・口へ送り込んで上気道の狭窄・閉塞を防ぐ標準治療です。
CPAPは睡眠中にマスクを装着し、一定の圧で空気を鼻・口へ送り込んで上気道の狭窄・閉塞を防ぐ標準治療です。
日中の眠気・集中力低下の改善に加え、長期的には高血圧や心血管イベントの抑制にも寄与が期待されます。当院ではフィリップス社の機器を導入しています。
保険適用の基準(当院の運用)
- 簡易検査:AHI 40以上でCPAP保険適用。
- 精密検査(終夜睡眠ポリグラフィ):AHI 20以上でCPAP保険適用。
- 導入後は定期受診と機器データ確認を行います(使用状況の確認が必要です)。
どんな機器を使う?(構成)
- 本体:圧力を自動調整するオートCPAPが主流。
- 加温加湿器:鼻・咽頭の乾燥を防ぎ、鼻づまり・口渇を軽減。
- マスク:顔に装着する部分(下表参照)。
- チューブ・フィルター:空気を送るチューブと粉塵除去用フィルター。
| マスクの種類 | 適する方 | メリット | 留意点 |
|---|---|---|---|
| 鼻マスク | 口呼吸が少ない/鼻通りが良い | 装着性と安定性のバランスが良い | 口漏れがあると効果低下。口テープや顎ベルト併用で改善 |
| 鼻枕(ピロ—) | できるだけ軽い装着感が良い | 最も軽量で圧迫感が少ない | 高圧では鼻孔痛・乾燥が出やすい。加湿で緩和 |
| フルフェイス | 口呼吸が強い/鼻閉がある | 口漏れの影響を受けにくい | 大きめで圧迫感が出やすい。フィッティングが重要 |
導入〜安定化の流れ
- 初期フィッティング:顔の形・鼻の状態・睡眠姿勢を踏まえてマスクを選択し、装着調整。
- 圧力設定:オートCPAPで開始し、数週間データ(無呼吸イベント・漏れ・使用時間)を解析して最適化。
- 早期フォロー:初月は装着感・乾燥・鼻閉などを重点的に調整し“使える状態”を確立。
よくあるお悩みと対策
| 症状・困りごと | 主な原因 | 対策 |
|---|---|---|
| 口漏れ(口が開いてしまう) | 口呼吸/マスク不適合 | 顎ベルト・口テープ・フルフェイスへ変更、鼻炎治療 |
| 鼻づまり・口渇・咽頭乾燥 | 加湿不足/鼻粘膜乾燥 | 加湿器の設定UP、チューブ加温、就寝前の保湿、点鼻薬(必要時) |
| 装着部の痛み・圧痕 | 締め過ぎ/サイズ不適合 | ストラップ再調整、サイズ交換、クッションやライナーの使用 |
| 空気が胃に入る(腹部膨満) | 圧力過多/寝姿勢 | 圧設定の微調整、横向き寝、枕の高さ調整 |
| 機器音が気になる | 設置面の反響/チューブ振動 | 柔らかい面に設置、チューブ固定、フィルター清掃 |
お手入れ・交換目安
- 毎日:マスククッション・鼻枕を中性洗剤でやさしく洗浄・陰干し。
- 週1回:チューブ・加湿タンクを洗浄(ぬるま湯+中性洗剤)、フィルター点検。
- 交換の目安:クッションは数か月、チューブ・フィルターは状態に応じて。劣化や変形・臭いが出たら交換。
- 加湿には蒸留水が理想。水道水の場合はスケール付着に注意(定期洗浄)。
旅行・出張時のポイント
- 航空機内持ち込み可(医療機器の旨を提示)。海外は電源プラグ・電圧を確認。
- モバイル電源・加湿器オフ運用などで対応可(長期停電・車中泊対策)。
- 衛生用品(替えフィルター・マスクライナー・予備パーツ)を少量携行。
継続のコツ
- 最初の2〜4週間が勝負。短時間でも毎晩装着する習慣づけが効果を左右します。
- データに基づく微調整(圧力・加湿・マスク)で「不快→快適」へ。
- 眠気・血圧・体調の変化をメモに残すと改善が実感しやすく、継続の動機づけに。
CPAPが難しい場合の選択肢
- 口腔内装置(OA):軽症〜中等症で有効なことがあります。歯科と連携して作成。
- 体位療法:仰臥位で悪化するタイプに有効(横向き寝の習慣化)。
- 鼻疾患の治療:アレルギー性鼻炎・鼻中隔湾曲の改善でCPAPが使いやすく。
- 減量・生活改善:継続的な体重管理は再発予防にも重要。
最適解は人それぞれ。データを見ながら、「続けられる治療」を一緒に調整します。
CPAP療法にかかる費用
CPAP療法は健康保険の適用を受けられます。当院での費用の目安は以下の通りです。
- 3割負担の方:自己負担は月あたり約4,500円前後
- 2割負担の方:月あたり約3,000円前後
- 1割負担の方:月あたり約1,500円前後
この費用にはCPAP装置のレンタル料・データ管理料・診察料が含まれます。機器の購入は不要です。
また、定期的に受診していただき、機器の使用状況や体調を確認することが保険適用の条件となります。
※実際の費用は診療内容や処方によって変わる場合がありますので、詳細は受診時にご案内いたします。
受診の目安
- いびきや無呼吸を家族に指摘された
- 日中の眠気が強く、仕事・運転に支障がある
- 高血圧・糖尿病・心疾患を合併している
睡眠時無呼吸症候群は健康と生活に直結する重要な病気です。疑わしい症状がある方は、ぜひ当院へご相談ください。






